Ваксините се смятат за най-добрата стратегия за справяне с инфекциозните болести, но това до голяма степен се дължи на ограниченото разбиране на имунната система и на това как най-добре да се допълва и подпомага нейната функция.
Обикновено телата ни са в състояние да разграничат зърното от плявата, когато става въпрос за нахлуващи патогени или когато ваксината стимулира имунна реакция, но има фактори, които могат да въздействат на това.
Проучване, публикувано в Science Immunology през януари 2023 г. (но представено за пръв път през август 2022 г.), показва, че последователните бустерни дози против COVID-19 с мРНК могат да бъдат един от тези фактори, въз основа на начина, по който те влияят на имунната ни система. В този случай имунната система изглежда е придобила фалшиво чувство за сигурност от работата с бустерната ваксина, която трябва да научи имунната система как да се справя с вируса. За съжаление, в този случай изглежда, че имунната система се е научила, че не е необходимо да организира силна контраатака. По-лошото е, че бустерните дози може дори да не предизвикат никакъв ефект при хора с висок риск от тежка инфекция.
Промяна в подтиповете имуноглобулин след ваксинация
Според проучването третата доза от мРНК ваксините изглежда е свързана с промяна на класа на подтиповете на имуноглобулин G (IgG), доминиращото серумно антитяло в нашата имунна система, което повдига въпроса за имунното изтощение. Когато В-клетките пренасочват усилията си към производството на IgG, наблюдаваме преминаване от един клас в друг. Като начало те произвеждат общи имуноглобулини, като например IgM. Но щом установят, че нахлуващият патоген е по-силен, отколкото са смятали, те преминават към производството на по-ефективния IgG, за да отблъснат инфекцията.
IgG е важно серумно антитяло, което съставлява около 80% от всички антитела в имунната ни система. След като настъпи превключване на класовете, В-клетките освобождават различни видове IgG вместо други, по-малко ефективни имуноглобулини. В зависимост от тежестта на инфекцията съотношението на IgG също може да варира.
IgG е по-ефективният боец в имунната ни система, тъй като има способността да опсонира и фиксира комплементи, което означава, че се прикрепя към заразени клетки или патогени и инструктира клетките-убийци да погълнат нарушителите чрез фагоцитоза. Това е и единственото антитяло, което преминава през плацентата, играейки важна роля в защитата на неродения плод.
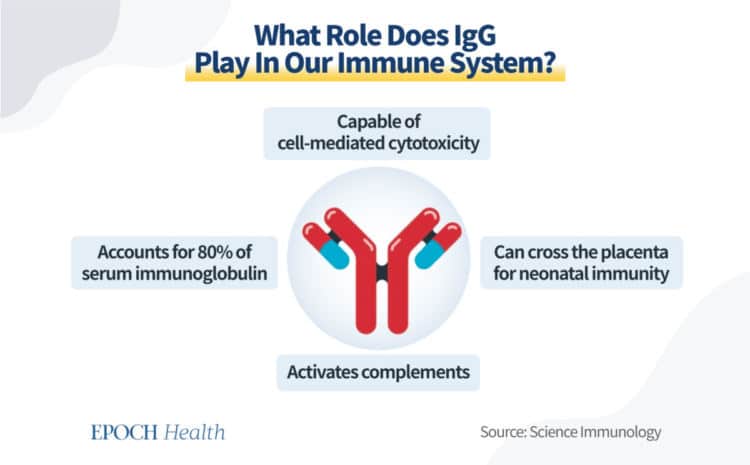
Въпреки това IgG се разделя на четири основни подтипа – от IgG1 до IgG4 – и всеки от тях има своите силни страни и ограничения.
От четирите вида IgG1 съставлява по-голямата част от серумните IgG, тъй като има най-добри имунни свойства. Заедно с IgG3 тези два вида са най-мощните членове на семейството IgG.
IgG4 се счита за един от най-слабите видове, тъй като не се справя толкова добре с привличането на имунните клетки, отговорни за елиминирането на нашествениците.
Проучванията показват, че съставът на IgG4 обикновено е около 4% – число, което се потвърждава от гореспоменатото проучване за пациенти след пет месеца от получаването на втората ваксина.
Непосредствено след втората доза нивата на IgG4 са били 0,04%, докато IgG1 и IgG3 – най-мощните членове в семейството на IgG – са съставлявали 96,55% от всички IgG, според гореспоменатата статия на Science Immunology.
Тази промяна в нивата на IgG показва, че организмът възприема втората доза като сериозна инфекция и произвежда по-ефективни IgG, за да се справи със симулираната инфекция. Въпреки това, нещата изглеждат малко по-различно след бустерната доза.
В проучването процентът на IgG4 в кръвния серум се е повишил до неочаквано високи нива след третата доза. Десет дни след третата ваксина нивата на IgG4 се покачват до 13,91% и до 19,27% пет месеца след това. В същото време нивата на IgG1 и IgG3 спадат, което показва значителна промяна в състава на антителата в кръвния серум.
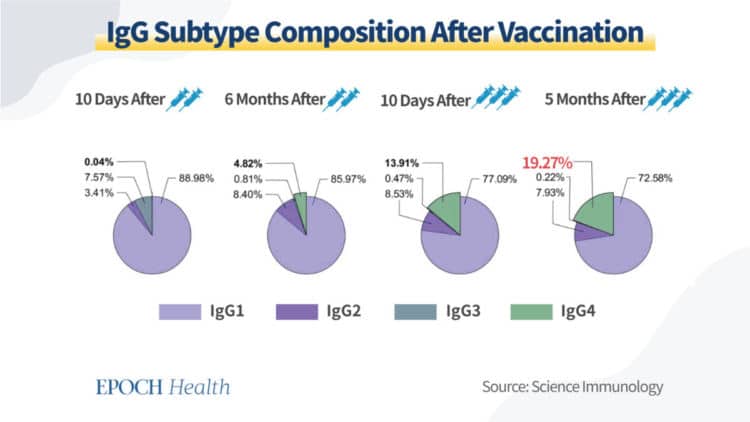
Това не е добре, тъй като по-високите нива на IgG4, без да могат да стимулират имунните клетки, могат да означават имунно изтощение. Това е и индикация, че имунната система умишлено е потиснала отговора, започвайки от третата доза на ваксината.
От друга страна, въпреки че IgG3 и IgG1 допринасят най-много за имунните механизми, недостатъкът е, че производството им е скъпо и могат бързо да изтощят организма. За разлика от тях IgG4 не е толкова ефективен, но е по-икономичен за производство.
Имунната система винаги поставя отблъскването на външни натрапници на първо място в списъка си със задачи, като се съобразява с ефективността. Ето защо количеството на всеки IgG подтип варира при всяка инфекция.
В проучването на Science Immunology високите нива на IgG4 след третата доза, дори и дълго време след нея, показват, че имунната система е изтощена от повторния курс на ваксиниране. Организмът се отнася с по-голямо безразличие към третата доза и в отговор разполага с по-малко ефективните IgG4.
Това развитие на повече IgG4 от обичайното е нездравословно и по-рисковано за хората, ако по-късно се сблъскат с истинския вирус, тъй като COVID-19 може да се развие в доста тежко заболяване, особено за хора с хронични заболявания. Ако организмът започне да се отнася към ваксината SARS-CoV-2 като към лъжливото овчарче, тогава какво ще стане, ако истинският вирус почука на вратата?
Ваксината има за цел да тренира паметта на имунната система, така че следващия път, когато се появи нещо подобно, клетките да знаят как бързо да се защитят. Този процес се нарича още придобиване на антитела. Гореспоменатото проучване показва, че след инжектирането на бустерната ваксина организмът престава да счита COVID-19 за сериозна вирусна инфекция. При някои хора обаче бустерните ваксини всъщност нямат никакъв ефект.
Проучвания показват, че процентът на придобиване на антитела след трансплантация е „изключително нисък“
Една от групите хора, които са най-засегнати от ваксините, изглежда са тези, които са с отслабен имунитет, като например след трансплантация – хора, които редовно приемат имунопотискащи вещества като част от следоперативните процедури.
Проучване, публикувано в Nature, показва, че процентът на придобиване на антитела срещу COVID-19 е „изключително нисък“ при пациенти с бъбречна трансплантация. Това откритие е в противоречие с предназначението на ваксината, тъй като целта й е да предизвика придобиване на антитела.
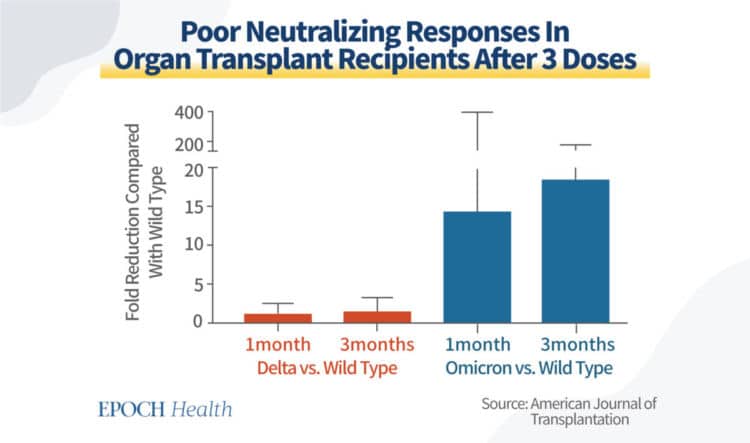
Подобни съобщения се появяват и на други места, особено по отношение на по-нови варианти на COVID-19. Проучване, претендиращо да е най-голямото при анализ на четири дози ваксинирани реципиенти на органни трансплантации, показва, че бустерът на ваксината mRNA демонстрира „липса на формална неутрализация“ срещу „варианти, пораждащи безпокойство, включително Omicron“.
Данните, публикувани от Elsevier, показват също, че неутрализацията на антитела срещу варианта на коронавируса Omicron е намаляла 15 до 20 пъти в сравнение с дивия тип вирус при реципиенти на трансплантации. Тези констатации предизвикват сериозна загриженост.
Центровете за контрол и превенция на заболяванията в САЩ все още препоръчват на имунокомпрометираните хора да получат ваксина срещу COVID-19, както и да си поставят бустерни ваксини.
Според данни, публикувани в медицинското списание Transplantation, по време на неотдавнашната вълна Omicron, въпреки че случаите на COVID-19 са се увеличили при реципиентите на трансплантирани органи, смъртността при тази група е намаляла пет пъти.

Дали обаче това намаление се дължи на многократната ваксинация или на намалената патогенност на вариантите Omicron? Наистина ли е ефективно да се провеждат кампании за ваксиниране на имунокомпрометирани лица въз основа на незначителното ниво на придобиване на антитела? Могат ли ползите от многократното повишаване на имунитета да надхвърлят повишения риск от странични ефекти?
Наистина е време да се преосмисли какво място трябва да заемат ваксините COVID-19. Дали не подценяваме мъдростта на нашата имунна система? Тази позиция е подобна на тази, заета в предишна статия, в която се споменава как „отрицателната ефикасност“ би трябвало да спре препоръките за ваксини на място.
Сега изследователите твърдят, че ваксините, особено бустерните, не оказват значителен ефект върху имунокомпрометираните хора – именно тази група хора, които са особено податливи на тежки заболявания и смърт. Трябва да престанем да поставяме мРНК инжекциите на пиедестал и да обмислим всички възможности в отговор на SARS-CoV-2, като например да се съсредоточим върху укрепването на имунната ни система и цялостното благосъстояние.
Мненията, изразени в тази статия, са на автора и не отразяват непременно възгледите на The Epoch Times. Epoch Health приветства професионалните дискусии и приятелските дебати.